Cuprins
- PARTEA GENERALĂ ... .. 4
- INTRODUCERE ... .. ... .. .5
- I. LUPUSUL ERITEMATOS SISTEMIC . . 6
- 1. Definiție .6
- 2. Epidemiologie . .. ... .6
- 3. Etiologie . .. .6
- 4. Patogeneză . . . ..8
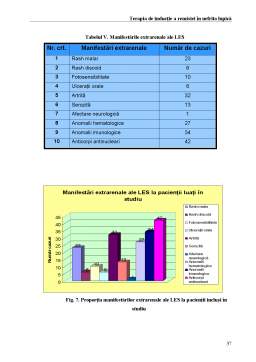
- 5. Manifestări extrarenale ... .. .9
- 6. Criterii de diagnostic clinic ... .. 11
- II. NEFRITA LUPICĂ ... . ...13
- 6.1. Patogeneză . .13
- 6.2. Manifestări clinice și de laborator . .13
- 6.3. Puncția-biopsie renală ... .. 16
- 6.4. Clasificarea anatomopatologică a nefritei lupice ... .16
- 6.5. Indici de activitate și cronicitate .. ... 18
- 6.6. Corelații clinico-bioptice .. .. 19
- 6.7. Prognostic . . . 20
- 6.8. Aspecte terapeutice în nefrita lupică . .. . 21
- 8.1. Obiectivele tratamentului .. 21
- 8.2. Mijloace de tratament ... .21
- PARTEA SPECIALĂ ... . 25
- 1. PREMISE ȘI OBIECTIVE .. .. ...26
- 2. MATERIAL ȘI METODE . ...27
- 3. REZULTATE ȘI DISCUȚII . . ...28
- A. Repartiția cazurilor în funcție de vârstă, sex, mediu de proveniență și perioada de urmărire .. ... 28
- B. Prezentare clinică ..32
- C. Rezultatele puncției-biopsiei renale ..39
- D. Aspecte terapeutice . ..46
- CONCLUZII .. .54
- BIBLIOGRAFIE . ... .56
Extras din licență
PARTEA GENERALĂ
INTRODUCERE
Afecțiunile glomerulare reprezintă o problemă majoră întâlnită în practica nefrologică.
Afectarea renală la pacienții cu lupus eritematos sistemic (LES) este întâlnită în 2/3 din cazuri și reprezintă o cauză majoră de morbiditate.
Odată cu diversificarea și perfecționarea protocolurilor terapeutice bazate pe asocierea de corticosteroizi cu imunosupresoare (Ciclofosfamidă sau Azatioprină), prognosticul glomerulonefritei lupice s-a ameliorat considerabil.
Preocupările actuale în domeniul tratamentului nefritei lupice, forma severă, se axează pe identificarea unor noi formule de administrare a glucocorticoizilor în asociere cu Ciclofosfamidă sau Azatioprină care să asigure un raport beneficiu/risc cât mai ridicat.
I. LUPUSUL ERITEMATOS SISTEMIC
1. Definiție
Lupusul eritematos sistemic este o boală de etiologie necunoscută, caracterizată prin inflamația mai multor organe și sisteme, asociată cu producția de anticorpi ce reacționează cu antigene nucleare, citoplasmatice și membranare. Boala se manifestă printr-un sindrom febril, astenie, fotosensibilitate, alopecie, artrită, serozită, vasculită, nefrită, afectarea sistemului nervos central (SNC), și are o evoluție imprevizibilă, cu perioade de exacerbare și remisiune.
2. Epidemiologie
Prevalența LES este de 12-64/100000 de locuitori. Boala afectează mai frecvent afro-americanii și asiaticii, decât europenii. Incidența este mai mare în populația urbană față de cea rurală.
Deși poate să apară la orice vârstă, majoritatea pacienților prezintă debutul bolii între 15 și 45 de ani. Raportul femei:bărbați este de 9:1. O proporție mică de pacienți pot dezvolta boala după 50 de ani și, în acest caz, raportul femei:bărbați este de 4:1. La vârsta copilăriei, fetițele au riscul de 3 ori mai mare de a dezvolta boala decât băieții.
3. Etiologie
LES este o boală multifactorială a cărei etiologie nu este bine cunoscută. Există ipoteze conform cărora, ca și în cazul majorității bolilor autoimune, boala este declanșată în urma acțiunii unor stimuli externi asupra unui individ cu o anumită susceptibilitate genetică.
A. Factorii genetici par a fi relativ importanți. Studiile la nivelul familiilor pacienților cu LES au arătat că rudele de gradul I au un risc de 10 ori mai mare de a dezvolta boala. Studiile pe gemeni monozigoți au arătat o concordanță de 23-57%, în timp ce, în cazul gemenilor dizigoți, frecvența nu diferă de cea a rudelor de gradul I (3-5%).
O multitudine de studii au încercat să identifice gene implicate în mecanismul de producere a bolii, dar multe dintre ele nu au putut fi confirmate și rămân controversate. Până în prezent a fost dovedit rolul antigenelor de histocompatibilitate, al componentelor complementului și al receptorilor IgG .
- Alelele HLA A1, B8, DR2 și DR3 sunt asociate cu LES la caucazieni. Datele în legătură cu această asociere în cazul celorlalte rase nu au fost convingătoare.
- Deficite ale componentelor căii clasice a complementului, C1q, C2 și C4 au fost observate la pacienții care au dezvoltat un sindrom lupus-like.
- Receptorii IgG de la nivelul celulelor mononucleare fagocitează și elimină IgG și complexele imune cu IgG din circulație. În rândul pacienților afro-americani a fost demonstrată o legătură între apariție LES și o afinitate scăzută a acestor receptori.
B. Infecția virală a fost implicată în producerea și exacerbarea bolii. Deși nu s-a izolat direct vreun virus la persoanele cu LES, totuși nivele crescute de anticorpi anti-rujeolă, rubeolă, parainfluenza, virus Epstein Barr, au fost găsite variabil în LES. Este posibil ca această creștere de anticorpi antivirali să reflecte acticitatea policlonală a limfocitelor B și o creștere generală de anticorpi în LES.
O infecție virală în antecedente a fost indentificată la anumiți pacienți cu LES, la debutul bolii sau înaintea unui puseu. Nu s-a putut identifica un anumit virus cauzator, dar virusul Epstein Barr s-a dovedit a fi important. Într-un studiu caz-control pe copii și adulți tineri s-a arătat că anticorpii anti-EBV au fost prezenți la 99% din pacienții cu LES, iar ADN EBV a fost prezent la 100% din pacienții cu lupus, procente mult mai mari decât în grupul de control.
C. Influențele hormonale. Faptul că 90% dintre pacienții cu LES sunt femei ne arată că hormonii sexuali feminini au un rol important în producerea bolii. Frecvent, puseele de boala se declanșează în timpul sarcinii, în perioada post-partum sau în urma administrării de contraceptive orale. În plus, există o asociere între sindromul Klinefelter, caracterizat prin hipogonadism hipergonadotrop, și LES, care sugerează că cromozomul X poate fi un factor predispozant pentru boală. De asemenea, este posibil ca hormonii androgeni să aibă un rol protector. În LES experimental s-a observat că androgenii influențează favorabil supraviețuirea și evoluția nefritei.
D. Factorii de mediu. Radiațiile ultraviolete constituie cel mai important factor de mediu corelat cu LES. Expunerea la soare poate coincide cu debutul bolii sau poate cauza apariția unui puseu, iar rash-ul fotosensibil este unul dintre criteriile de diagnostic stabilite de ACR.
Medicamentele ca Procainamidă, Hidralazină sau Chinidină pot induce un sindrom lupus-like la subiecții cu o anumită susceptibilitate genetică. Acești pacienți au, mai frecvent, manifestări cutanate și articulare și, mai rar, afectare renală sau a SNC.
Bibliografie
1. Gherasim, L. (1995), Medicină internă vol. 4 - Bolile aparatului renal, Editura Medicală, București.
2. Von Feldt JM. Systemic lupus erythematosus. Recognizing its various presentations. Postgrad Med 1995;97:79.
3. Estes D, Christian CL. The natural history of systemic lupus erythematosus by prospective analysis. Medicine (Baltimore) 1971;50:85.
4. Fessler BJ, Boumpas DT. Severe organ involvement in SLE. Diagnosis and management. Rheum Dis Clin North Am 1995;21:81.
5. Manson JJ, Rahman A. Systemic lupus erithematosus. Orphanet J Rare Dis 2006;1:6.
6. Rahman A, Isenberg DA. Systemic lupus erythematosus. N Engl J Med 2008;358:929-39.
7. Mok CC, Lau CS. Pathogenesis of systemic lupus erythematosus. J Clin Pathol 2003;56(7):481-90.
8. Schur PH, Gladman DD. Overview of the clinical manifestations in systemic lupus erythematosus in adults. 2007. [http://www.uptodate.com/patients/content/topic.do?topicKey=~qHUCbIABAFO]
9. Cervera R, Khamashta MA, Font J et al. Morbidity and mortality in systemic lupus erythematosus during a 10-year period. A comparison of early and late manifestations in a cohort of 1,000 patients. Medicine (Baltimore) 2003;82:299.
10. Berden JHM. Lupus nephritis. Kidney Int 1997;52:538-58.
11. Gladman DD, Urowitz MB, Esdaile JM, Hahn BH, Klippel J, Lahita R, et all. Guidelines for referral and management of systemic lupus erythematosus in adults. Arthritis Rheum 1999;9:1785-96.
12. Cameron JS. Lupus nephritis. J Am Soc Nephrol 1999;10:413-24.
13. Ciocîlteanu, A. (2001), Nefrologie, Editura Infomedica, București.
14. Mavragani CP, Moutsopoulus HM. Lupus nephritis: current issues. Ann Rheum Dis 2003;62:795-8.
15. Gherman-Căprioara, M. (1998), Nefrologie. Nefropatii glomerulare, Editura Medicală Universitară „Iuliu Hațieganu”, Cluj-Napoca.
16. Balow JE, Boumpas DT, Fessler BJ, Austin HA. Management of lupus nephritis. Kidney Int 1996;53:88-92.
17. Sada KE, Makino H. Usefullness of ISN/RPS Classification of Lupus Nephritis. J Korean Med Sci 2009;24(suppl 1):7-10.
18. Weening JJ, D’Dagati VD, Schwartz MM, et al. The classification of glomerulonephritis in systemic lupus erythematosus revisited. Kidney Int 2004;65:521-30.
19. Rose BD, Appel GB, Schur PH. Types of renal disease in systemic lupus erythematosus. 2007.
[http://www.uptodate.com/patients/content/topic.do?topicKey=~hCZZQtunFVwSgU2&selectedTitle=1%7E150&source=search_result]
20. Spânu C, Vlăduțiu DȘ, Dulău-Florea I. Nefrologie pentru examenele de licență și rezidențiat. Nefropatia din lupusul eritematos sistemic. Cluj-Napoca: Editura Medicală Universitară Iuliu Hațieganu; 1999.
21. Bihl GR, Petri M, Fine DM. Kidney biopsy in lupus nephritis: look before you leap. Nephrol Dial Transplant 2006;21:1749-52.
22. Niaudet P, Salomon R. Systemic lupus Erythematosus. In: Avner, E.D., Harmon, W.E., Niaudet, P., Yoshikawa, N., editors. (1997), Pediatric Nephrology. Springer, Berlin Heidelberg.
23. West, S. (2002), Rheumathology Secrets. Second edition, Elsevier - Health Sciences Div, Colorado.
24. Tumlin JA. Lupus Nephritis - Histology, Diagnosis, and Treatment. Bulletin of the NYU Hospital for Joint Disease 2008;66(3):188-94.
25. Schur PH, Falk RJ, Appel GB. Overview of the therapy and prognosis of lupus nephritis. 2007.
[http://www.uptodate.com/patients/content/topic.do?topicKey=~tSMtBwv_vHS]
26. Pasquali S, Banfi G, Zuchelli A. Lupus membranous nephropathy: Long-term outcome. Clin Nephrol 1993;39:175.
27. Sloan RP, Schwartz MM, Korbet SM. Long-term outcome in systemic lupus erythematosus membranous glomerulonephritis. J Am Soc Nephrol 1996;7:299.
28. Schwartz MM, Kawala KS, Corwin H, Lewia EJ. The prognosis of segmental glomerulonephritis in systemic lupus erythematosus. Kidney Int 1987;32:274.
29. Appel GB, Cohen DJ, Pirani CL. Long-term follow-up of lupus nephritis: A study base don the WHO classification. Am J Med 1987;83:877.
30. Ginzler EM, Dooley MA, Arranow C, Kim MY, Buyon J, Merrill JT, et all. Mycophenolate Mophetil or Intravenous Ciclophosphamide for Lupus Nephritis. N Engl J Med 2005;353:2219-28.
31. Ponticelli C. New Therapies for Lupus Nephritis. Clin J Am Soc Nephrol 2006;1:863-8.
32. Martin F, Lauwerys B, Lefebvre C, Devogelaer JP, Houssiau FA. Side-effects of intravenous cyclophosphamide pulse therapy. Lupus 1997;6:254-7.
33. McCune WJ, Fox D. Intravenous Cyclophosphamide Therapy of Severe SLE. Rheum Dis Clin North Am 1989;15(3):455-77.
34. Traynor AE, Schroeder J, Rosa RM, Cheng D, Stefka J, Mujais S, et all. Treatement of severe systemic l - 58 -upus erythematosus with high-dose chemotherapy and haemopoietic stem-cell transplantation: a phase I study. The Lancet 2000;356:701-7.
35. Spânu C, Condor A, Vlăduțiu D, Cristea A, Petrescu M, Galffy C, Gherman-Căprioara M. Modalități de aplicare și rezultate ale tratamentului cu corticosteroizi și imunosupresoare în glomerulonefrita proliferativă difuză lupică (analiza a 15 observații). Clujul Medical 1998;3:342-9.
Preview document
Conținut arhivă zip
- Terapia de inductie a remisiei in nefrita lupica.doc